産科
PGT-A(着床前胚染色体異数性検査)
PGT-Aとは
着床前胚染色体異数性検査(以下、PGT-A)は、体外受精によって得られた胚(受精卵)について、子宮内に移植する前に染色体の本数の過不足(染色体異数性)を調べる検査です。染色体の本数に過不足がない胚を選択して子宮内に戻すことによって、①妊娠率の向上と、 ②流産率の低下を期待します。
PGT-Aの費用
胚(受精卵)1個につき、7万円(税別)となっております。
これに加えて通常の体外受精の費用がかかります。
PGT-Aのメリット、デメリット
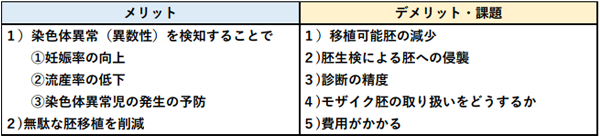
本治療では、胚移植前に受精卵の一部を採取して検査することにより、染色体の数的異常(異数性)を診断します。この診断に基づいて移植胚を選択することにより、胚移植あたりの流産率を減らし、妊娠までの期間短縮、精神的・⾝体的負担の軽減などが期待されます。
一方で、治療効果について判明していることは限定的です。検査のために受精卵に針を刺さなければならないこと、染色体の本数に過不足がない胚を移植できても流産を完全に防げるわけではないこと、染色体の本数に過不足がない胚が得られなかった場合には胚移植する機会が減ってしまうこと、モザイク胚(染色体正常の細胞と異数性のある細胞が混在している状態の胚)の取り扱いについて議論が分かれていること、などが課題として残っています。
本治療は上記のような限界があるため、現在は臨床研究として日本産科婦人科学会の指針に基づき対象を絞って実施しています。
胚から診断することの技術的課題、胚自体の不安定性など、十分に理解した上で、PGT-Aを受けること、移植胚の決定について、ご夫婦で相談されることが必要です。詳細は来院の上、主治医と相談してください。
PGT-Aはどのような方が対象となるのか
以下に示す基準に該当する方がPGT-Aの対象となります。
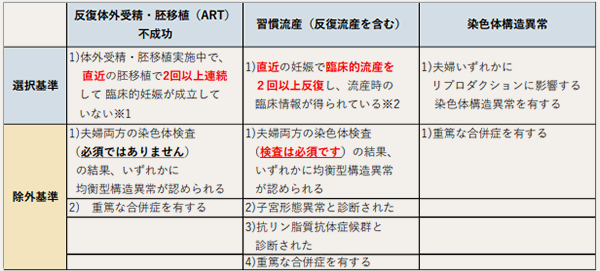
※2 過去の分娩(早産、22週以降の死産、正期産)の有無を問わない。生化学的妊娠は流産回数に算定されない。
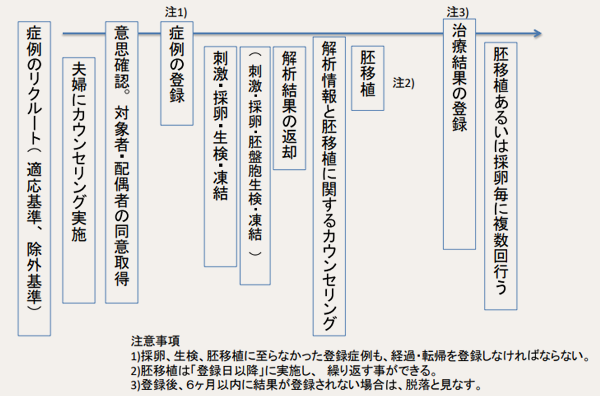
PGT-A実施までの流れ
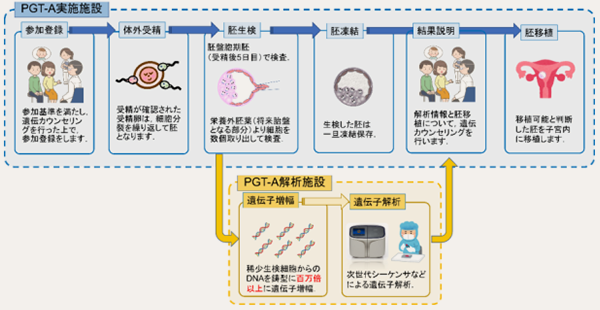
選択基準を満たし、遺伝カウンセリングを受け、PGT-Aの参加を希望された時点で、研究への参加登録を行います。 採卵、顕微授精、培養、胚盤胞までの過程は、通常の体外受精と全く同じです。
- 体外受精のために過排卵刺激して卵子をできるだけ多く回収します。
- 回収した卵子に体外受精あるいは顕微授精を行い、受精を確認し培養します。
- 胚盤胞が得られたら、数個の細胞を生検します。分割期胚(受精後2-3日目の胚)は検査できません。
本研究では、採卵5 日目の胚盤胞期の栄養外胚葉(将来胎盤になる部分)から、顕微鏡下で胚盤胞を把持し透明帯に穴を開けて中の数細胞を生検します。 - 胚盤胞から採取した細胞(生検細胞)をPGT-A解析施設に輸送します。
- 生検後の胚盤胞は一旦凍結します。
- 生検細胞の染色体解析により、正常かどうかの判定を行います。 PGT-A解析施設では、この細胞からDNAを増殖させて、次世代シーケンサーなどにより染色体の数の異常を調べます。
- 解析結果の説明と遺伝カウンセリングを行い、胚移植について相談します。
- 移植可能と判定された胚盤胞を融解して子宮内に移植します。
- 妊娠が成立した場合は、妊娠12週前後まで慎重に経過をみていきます。
- 以後の妊婦健診、分娩(ART施設と妊婦健診、分娩施設が異なる場合を含め)は通常の体外受精と同じです。尚、分娩までの経過は、通常どおり体外受精を行った患者さんと同じように日本産科婦人科学会への登録をお願いしています。
PGTとは
着床前遺伝子診断は体外受精により得られた胚(受精卵)の染色体や遺伝子の情報を調べることにより、病気を発症する可能性が低い胚を選んで子宮内に移植する技術です。出生前診断の結果によって選択されることがある人工妊娠中絶を回避したいという思いから着床前遺伝子診断が提唱されました。遺伝性疾患を次世代へ引き継ぐ可能性のあるカップルに対して、生まれてくる児の疾患発症を防ぐために考案したことが着床前遺伝子診断の原点にあります。
1990年に世界初の報告を受け、当大学では重篤な遺伝病に対する着床前遺伝子診断について1992年より学内外での活動を通じて検討を行い、2003年にわが国初の承認をDuchenne型筋ジストロフィー(DMD)の遺伝子保因者に対して受け、着床前遺伝子診断(PGD/PGT-M)が行われ、翌2004年に妊娠に成功し、健児が誕生しました。現在までに、わが国の重篤な遺伝病に対する着床前遺伝子診断事例のほとんどを当大学で実施しております。
着床前遺伝子診断は従来PGD(Preimplantation genetic diagnosis)と呼ばれておりましたが、近年、用語がPGT(preimplantation genetic testing)に変更されました。そしてその対象によって、以下の3つに分類して呼ばれています。
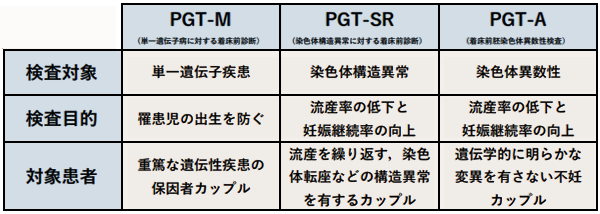
当院では、PGT-A, PGT-SRを施行しています。
(なお、以下に説明する日本産科婦人科学会主導の臨床研究が対象としているPGT-Aには上記のPGT-SRに該当する方も対象に含まれます。)
【補足説明】
①染色体とは
染色体とは遺伝子を含んだ物質で、ヒトの体を作る設計図となるものです。
ヒトには男女に共通した常染色体が1番から22番まで、それぞれ2本1組であり、それ以外に性染色体が2本、男性であればX染色体1本、Y染色体1本、女性であればX染色体2本あり、合計で46本染色体があります。
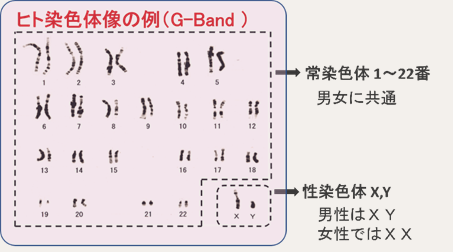
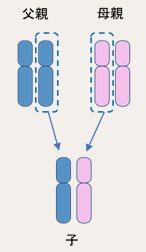
染色体は2本1組でありますが、父親から1本、母親から1本もらって対をなしています。しかし両親から引き継ぐ際に、誤りが起こることがあり、それにより、染色体の本数の変化(数的異常)や、構造の変化(構造異常)などが起きることがあります。
②染色体異常(染色体の変化)とは
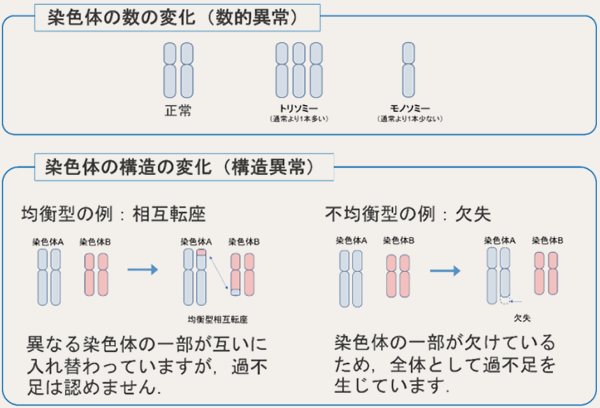
染色体は通常2本1組となっていますが、数的異常では1本多くなってしまうトリソミーや1本しかないモノソミーがあります。例えばダウン症候群では21番染色体が3本あります。
染色体の「構造の変化」は、染色体に切断が起こり、構造が一部変化したもので、染色体全体として過不足が生じていないもの(均衡型)と、過不足が生じているもの(不均衡型)があります。均衡型の例として、相互転座、異なる染色体の一部が互いに入れ替わっている、があります。不均衡型の例としては、欠失、染色体の一部が欠けている、があります。
③染色体異常(染色体の変化)と流産
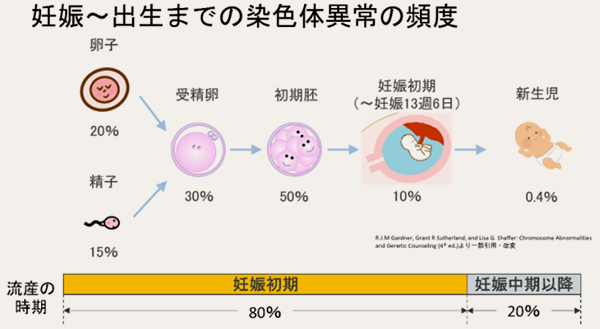
染色体の本数や構造に変化があると、大事な遺伝情報に不具合が生じることがあります。その結果、胚の着床や成長に影響を与え、流産や死産になったり、あるいは病気の原因となったりします。
皆さんが考えているより染色体の変化の発生頻度は高いことが報告されています。受精して間もない初期胚では50%以上に染色体の変化が発見されることが報告されています。
流産の約80%は妊娠の初期に生じます。流産、死産に至ってしまった中で、染色体の変化を認めた割合を妊娠の時期別にみると、妊娠初期が一番多くなっています。
このように染色体の変化がある場合、新生児としての出生まで到達できず、その多くは妊娠の過程で淘汰されてしまいます。
PGT-Aは日本産科婦人科学会および慶應義塾大学病院の臨床研究倫理審査委員会の承認を受けて行われるものです。研究組織としては、慶應義塾大学病院を始めとする多施設による共同研究「反復体外受精・胚移植(ART)不成功例、習慣流産例(反復流産を含む)、染色体構造異常例を対象とした着床前胚染色体異数性検査(PGT-A)の有用性に関する多施設共同研究」であり、日本産科婦人科学会が主導して、また各研究機関の長の許可を受けて実施しています。
研究の流れは以下のようになっています。
当大学は日本産科婦人科学会のPGT-A臨床研究の実施施設として、2020年11月から承認されています。